类风湿关节炎(Rheumatoid Arthritis,RA)是一种以对称性、侵蚀性多关节炎为主要临床表现的系统性自身免疫性疾病,其病理特征为滑膜炎、血管翳形成及关节软骨和骨破坏,可导致关节畸形和功能丧失,近年来,随着医学研究的深入,RA的发病机制、诊断标准及治疗策略不断更新,大量高质量文献为临床实践提供了重要依据,以下从发病机制、诊断进展、治疗创新及预后管理四个方面,结合近年关键参考文献进行综述。
发病机制:免疫紊乱与环境交互作用的复杂网络
RA的发病涉及遗传易感性、环境触发因素及免疫异常等多重机制,全基因组关联研究(GWAS)已识别出超过100个与RA相关的易感基因位点,其中人类白细胞抗原(HLA)-DRB1共享表位基因(如04:01、01:01)是 strongest 遗传风险因素,可显著增加抗原提呈能力及T细胞活化风险(Kurreeman et al., 2010),非HLA基因(如PTPN22、STAT4)通过调控信号通路(如T细胞受体信号转导)参与免疫应答失衡,环境因素中,吸烟是RA最重要的可 modifiable 危险因素,可通过诱导蛋白 citrullination 产生瓜氨酸化蛋白,触发抗瓜氨酸化蛋白抗体(ACPA)的产生(Suzuki et al., 2008),微生物感染(如牙周致病菌Porphyromonas gingivalis)也可能通过分子模拟或表位扩散促进自身免疫反应,免疫病理层面,RA滑膜中浸润的CD4+ T细胞、B细胞、巨噬细胞及成纤维样滑膜细胞(FLS)通过分泌促炎因子(如TNF-α、IL-6、IL-17)及基质金属蛋白酶(MMPs),驱动滑膜炎性浸润和关节破坏(McInnes & Schett, 2011)。
诊断进展:早期识别与生物标志物的应用
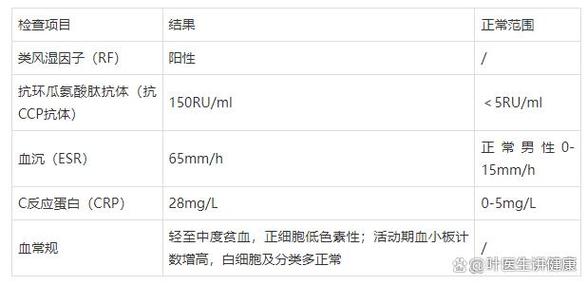
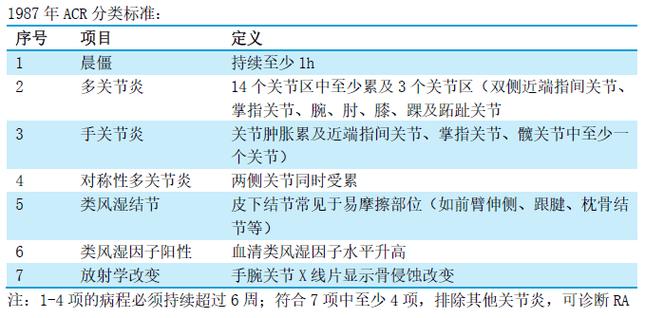
RA的早期诊断对改善预后至关重要,2010年ACR/EULAR分类标准的提出将血清学指标(RF、ACPA)和影像学纳入核心参数,显著提高了早期RA的诊断敏感性和特异性(Aletaha et al., 2010),ACPA对RA的特异性高达95%,且在症状出现前数年即可阳性,是预测疾病进展和关节损伤的重要标志物,近年来,新型生物标志物不断涌现:抗瓜氨酸化波形蛋白抗体(anti-CCP2)与ACPA联合检测可提升诊断准确性;血清基质金属蛋白酶-3(MMP-3)和软骨寡聚基质蛋白(COMP)水平与关节破坏程度相关;microRNA(如miR-146a、miR-155)通过调控炎症反应,有望成为潜在的诊断和治疗靶点(Harstad et al., 2025),影像学技术方面,高频超声和磁共振成像(MRI)可早期检出滑膜炎和骨侵蚀,较X线更敏感,为实现“治疗窗口期”干预提供依据。
治疗创新:靶向治疗与个体化策略
RA的治疗目标已从单纯控制症状转向达到临床缓解或低疾病活动度,传统改善病情抗风湿药(DMARDs)如甲氨蝶呤(MTX)仍是首选,但约30%患者疗效不佳,生物制剂的问世标志着RA治疗的重要突破,包括:① TNF-α抑制剂(如阿达木单抗、依那西普),通过阻断TNF-α信号通路快速缓解症状,减少关节破坏;② IL-6受体抑制剂(如托珠单抗),适用于TNF-α抑制剂失效患者;③ T细胞共刺激信号抑制剂(如阿巴西普),通过阻断CD28-CD80/86通路抑制T细胞活化;④ B细胞清除剂(如利妥昔单抗),通过耗竭CD20+ B细胞降低ACPA水平(Smolen et al., 2025),小分子靶向药物(如JAK抑制剂托法替布)通过抑制细胞内信号转导,口服给药便捷,为患者提供新选择,基于生物标志物的个体化治疗策略逐渐兴起,例如ACPA阳性患者对MTX和生物制剂反应更佳,而高基线炎症水平(如CRP>40mg/L)患者更可能从TNF-α抑制剂中获益。
预后管理:多学科协作与长期随访
RA的预后管理需强调早期达标治疗、定期评估及多学科协作,疾病活动度评分(DAS28-CRP、CDAI)是监测病情的核心工具,建议每3-6个月评估一次,合并症管理不容忽视,RA患者心血管疾病风险较普通人群增加1.5-2倍,需严格控制血压、血脂及血糖;骨质疏松的筛查和干预也至关重要,近年来,真实世界研究显示,达标治疗(T2T策略)可使多数患者达到临床缓解,但约20%患者仍难治性,需探索新型治疗靶点(如IL-17、BAFF)(Alunno et al., 2025),患者教育、康复锻炼及心理支持对改善生活质量同样重要。
参考文献
- Aletaha D, et al. (2010). Ann Rheum Dis. 69(9):1580-1588.
- Kurreeman FA, et al. (2010). Nat Rev Rheumatol. 6(3):169-177.
- McInnes IB, Schett G. (2011). N Engl J Med. 365(23):307-316.
- Smolen JS, et al. (2025). Ann Rheum Dis. 79(6):685-699.
- Alunno A, et al. (2025). Autoimmun Rev. 20(7):102740.
相关问答FAQs
Q1:类风湿关节炎患者可以怀孕吗?孕期需要注意什么?
A1:RA患者在疾病缓解期可安全怀孕,但需在风湿科和产科医生共同指导下进行,孕期疾病活动度可能波动:约50%患者病情改善,30%稳定,20%加重,需避免使用致畸药物(如甲氨蝶呤、来氟米特),推荐使用柳氮磺吡啶、羟氯喹或TNF-α抑制剂(如依那西普),产后需警惕疾病复发,并监测新生儿是否出现药物相关不良反应(如羟氯喹导致的视网膜病变)。
Q2:生物制剂治疗类风湿关节炎有哪些常见副作用?如何处理?
A2:生物制剂的常见副作用包括:① 感染风险增加(如结核、带状疱疹),用药前需筛查结核(PPD试验或IGRA)及乙肝病毒;② 注射部位反应(如红肿、疼痛),通常可自行缓解;③ 血液系统异常(如中性粒细胞减少),需定期监测血常规;④ 可能增加淋巴瘤等恶性肿瘤风险(与疾病本身相关),处理措施包括:出现活动性感染时暂停用药;严重不良反应需及时就医并更换药物类别。